Resumo do mercado
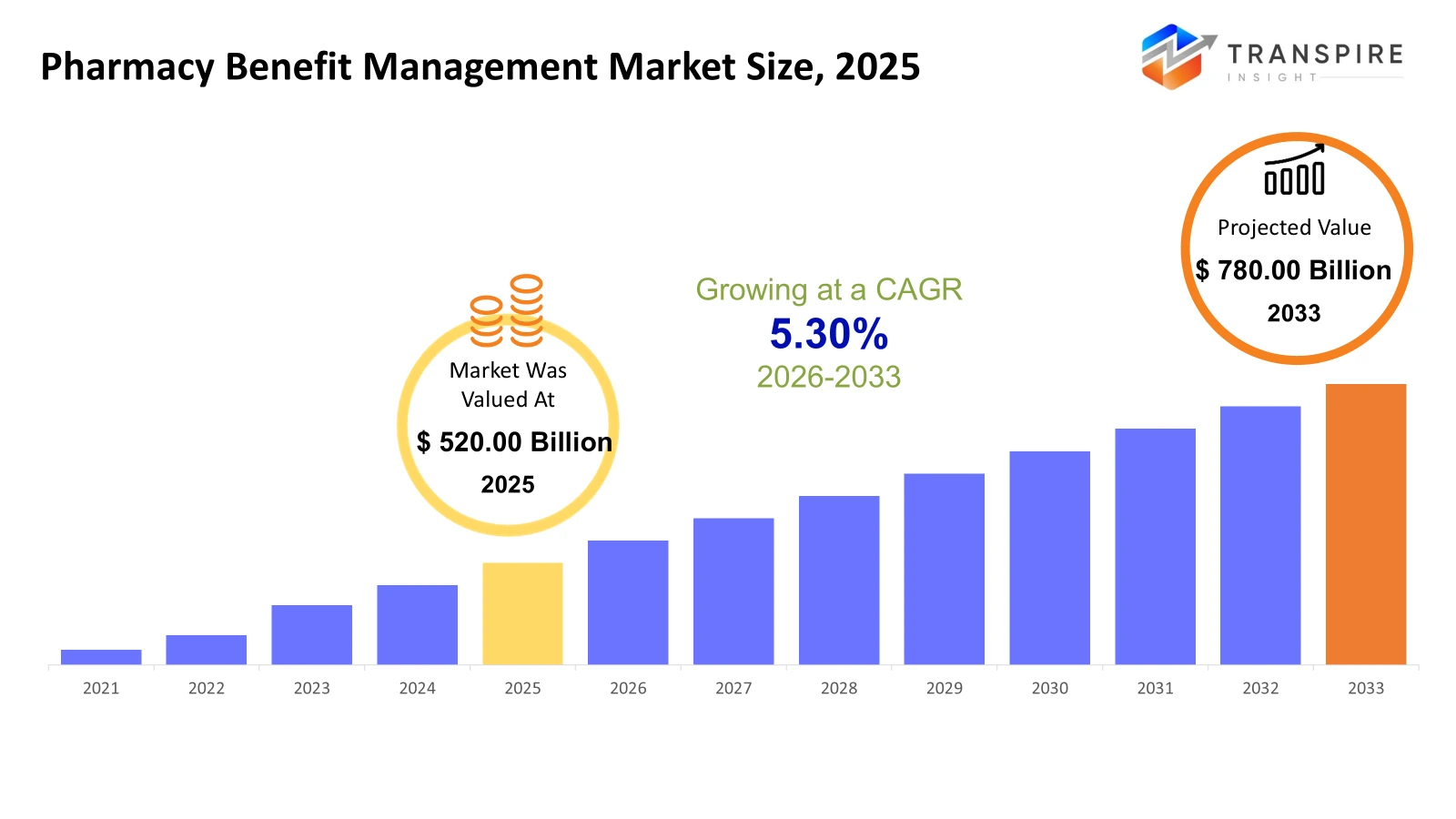
o tamanho global da gestão de benefícios da farmácia foi avaliado em 520,00 bilhões de usd em 2025 e projeta-se atingir 780,00 bilhões de usd em 2033, crescendo em um cagr de 5,30% de 2026 para 2033. o crescimento do cagr no mercado é impulsionado pelo crescente gasto com medicamentos prescritos e pela complexidade dos medicamentos especializados que precisam ser gerenciados em termos de custo. a terceirização das funções de benefícios farmacêuticos por parte de empregadores e pagadores também está aumentando.
Tamanho e previsão do mercado
- 2025 dimensão do mercado: usd 520,00 bilhões
- 2033 dimensão do mercado projectada: usd 780,00 mil milhões
- cagr (2026-2033): 5,30%
- América do Norte: maior mercado em 2026
- Ásia Pacífico: mercado em crescimento mais rápido
para saber mais sobre este relatório, baixar relatório de amostra grátis
Análise das tendências fundamentais do mercado
- o mercado de gestão de benefícios de farmácia mais desenvolvido está na américa do norte, graças à penetração de seguros, consolidação do pagador e gastos per capita produtos farmacêuticos. o nível de integração entre as companhias de seguros e as redes de farmácia é suficientemente forte para lidar com grandes volumes de reclamações e ofertas de descontos muito agressivas.
- os estados unidos são o maior gerador de receita do mundo, graças à complexidade dos sistemas de reembolso, à presença de empresas de seguro e pbm verticalmente integradas, e às altas taxas de uso de medicamentos especializados. o impulso para maior transparência e desafios às práticas de preços está moldando os contratos e ainda impulsionando a demanda por serviços de custo-contenção.
- a região ásia-pacífico é um mercado de alto crescimento devido à expansão da cobertura assistencial no japão, china, índia e austrália. a crescente prevalência de doenças crônicas, o crescente engajamento da classe média com o seguro e a adoção de princípios de cuidado gerenciado estão impulsionando a terceirização dos serviços de gestão de benefícios farmacêuticos.
- a gestão de benefícios farmacêuticos (pbm) permanece uma forte categoria de serviços, pois os pagadores aumentam a atenção terapêutica otimização e maximização do desconto. a análise de dados, a contratação baseada em valor e a crescente utilização de biossimilares estão transformando estratégias de formulação para equilibrar custo-efetividade e resultados terapêuticos.
- o pbm integrado é o modelo de negócio mais proeminente, impulsionado por movimentos de consolidação vertical entre as organizações de seguro e prestação de serviços de saúde. a integração de farmácias e reivindicações médicas potencializa o gerenciamento de riscos, fortalece o poder de preços e permite estratégias de gerenciamento de custos sincronizadas em grandes populações comerciais.
- os medicamentos especializados lideram a categoria do tipo fármaco, impulsionados pela taxa de crescimento biológico e pelos elevados custos de tratamento individual associados. as pbms estão implementando estratégias de gestão da utilização, farmácias especializadas e programas de adesão ao paciente para reduzir o risco financeiro e otimizar o valor terapêutico.
- os planos de saúde comerciais são a principal categoria de usuário final, uma vez que as seguradoras privadas de saúde demandam uma gestão eficiente dos benefícios da farmácia. a concorrência premium e as pressões de despesa de drogas estáveis estão empurrando os pagadores para relações contratuais mais integradas, enfatizando a gestão de custos e transparência orientadas pela análise.
assim, o mercado de gestão de benefícios de farmácia pode ser definido como a gestão de medicamentos prescritos em nome de seguradoras, empregadores e programas governamentais. os gestores de benefícios farmacêuticos, ou pbms, operam essencialmente como intermediários entre pagadores, empresas farmacêuticas e farmácias, concentrando-se principalmente na gestão de custos, gestão de fórmulas e processamento de reclamações. o mercado de gestão de benefícios farmacêuticos é uma parte essencial do gerenciamento de custos farmacêuticos por meio de negociações de descontos, planos de substituição terapêutica e programas de revisão de utilização de medicamentos. o aumento dos custos dos produtos farmacêuticos, juntamente com o crescente uso de terapias especializadas, têm enfatizado ainda mais a importância do gerenciamento centralizado de benefícios farmacêuticos dentro do sistema de saúde.
tecnologias como sistemas de julgamento em tempo real, análises preditivas e sistemas de informação em saúde estão revolucionando a eficiência das operações. com a evolução da natureza dos sistemas de financiamento em saúde para sistemas mais baseados em valor, os gestores de benefícios farmacêuticos estão cada vez mais mudando de serviços transacionais para serviços clínicos.
mercado de gestão de benefícios de farmáciasegmentação
por tipo de serviço
- desenho do plano de benefícios da farmácia
esta área concentra-se na concepção de estruturas de planos de benefícios de prescrição, tais como níveis de co-pagamento, dedutíveis e gerenciamento de fórmulas. afeta diretamente estratégias de compartilhamento de custos e eficiência de prescrição de medicamentos. as crescentes demandas para gerenciar as despesas de saúde estão alimentando a necessidade de projetos de planos otimizados e baseados em valores.
- gestão de fórmulas de medicamentos
o manejo de fórmulas requer o gerenciamento de listas preferenciais de medicamentos de acordo com a eficácia clínica e custo-efetividade. os pbms utilizam técnicas de negociação e troca terapêutica para minimizar custos para os pagadores. a crescente penetração de medicamentos especializados vem aumentando o valor estratégico da otimização de fórmulas.
- Alegações de processamento e julgamento
esta área é responsável pela verificação em tempo real, fixação de preços e processamento de pedidos de prescrição no ponto de venda. automação e análise avançada melhoram a detecção e a precisão do processamento de fraudes. o aumento dos volumes de prescrição e a adoção de tecnologia digital estão impulsionando a atualização do sistema nesta área.
- serviços especializados de farmácia
serviços especializados atendem a terapias complexas e de alto custo para doenças crônicas e órfãs. os serviços oferecidos incluem educação de pacientes, monitoramento da conformidade e gerenciamento da cadeia fria. o aumento da medicina biológica e personalizada está impulsionando substancialmente a parcela de receita dessa categoria.
- Serviços de farmácia por encomenda
os serviços de correspondência oferecem distribuição custo-efetiva de medicamentos para doenças crônicas. esses serviços melhoram a comodidade do paciente e a adesão global a longo prazo. este canal de distribuição está sendo incentivado por empregadores e pagadores para a aquisição otimizada de massa.
- revisão da utilização de medicamentos
este serviço revisa a adequação da prescrição, verificação da dose e possíveis interações medicamentosas. ajuda a garantir a segurança clínica, evitando a utilização desnecessária. regulamentos governamentais e programas de melhoria da qualidade estão impulsionando a adoção desse serviço.
- outros
esta categoria compreende o gerenciamento de descontos, programas de manejo de doenças e gestão de redes de farmácia. esses serviços de apoio melhoram a transparência global e o desempenho clínico e financeiro. o aumento na prestação de cuidados baseados em valor está resalvando seu valor estratégico.
por modelo de negócio
- Pbm integrado
os pbms integrados fazem parte de uma organização de saúde ou seguro de saúde mais ampla, permitindo a coordenação perfeita dos benefícios e informações médicas. essa abordagem potencializa a gestão de custos e a coordenação do cuidado. padrões de consolidação vertical estão aumentando o poder global deste mercado.
- pbm standalone
pbms standalone são autônomos e fornecem programas de benefícios flexíveis e personalizados. geralmente competem com base na transparência e foco de nicho. a necessidade de revisão independente está alimentando um crescimento moderado neste mercado.
- pbm pertencente ao plano de saúde
os pbms pertencentes ao plano de saúde são de propriedade de planos de saúde para trazer a gestão de benefícios farmacêuticos em casa. esta abordagem aumenta o poder de preços e as capacidades de gerenciamento de dados. as aquisições por planos de saúde estão aumentando o tamanho deste mercado.
- pbm de propriedade do retalhista
cadeias de farmácia de varejo próprios pbms para coordenar dispensação e gestão de benefícios. esta abordagem melhora a distribuição e retenção. o crescimento dos serviços de saúde na loja vem aumentando a vantagem competitiva.
para saber mais sobre este relatório, baixar relatório de amostra grátis
por tipo de droga
- medicamentos de marca
medicamentos de marca são alta margem, mas receitas caras. os pbms utilizam o abatimento e o gerenciamento de fórmulas para controlar custos. a vida de patentes e os oleodutos de p&d garantem a sua viabilidade de mercado.
- medicamentos genéricos
medicamentos genéricos são alternativas custo-efetivas com eficácia semelhante. causam uma redução substancial dos custos de prescrição para os pagadores. as iniciativas governamentais e a vida de patentes asseguram o uso contínuo e elevado.
- medicamentos especiais
os medicamentos especializados contribuem desproporcionalmente para os orçamentos de farmácia devido aos seus altos custos. necessitam de serviços sofisticados de distribuição e apoio. a crescente prevalência de doenças crônicas e autoimunes impulsiona o rápido crescimento do segmento.
- biossimilares
biossimilares são alternativas mais baratas aos fármacos biológicos. seu uso está aumentando à medida que os incentivos regulatórios e pagadores evoluem. eles oferecem oportunidades substanciais de economia de custos a longo prazo para pbms e pagadores.
pelo utilizador final
- planos de saúde comerciais
os planos comerciais de saúde dependem extensivamente dos pbms para a gestão de benefícios de prescrição e preços. preços competitivos para planos de saúde alimentam intensas negociações para preços de drogas. este mercado possui uma parcela substancial devido à ampla cobertura do seguro privado.
- empregadores auto-seguros
grandes empregadores contratam pbms de terceiros para gerenciar benefícios de farmácia e conter custos de saúde dos funcionários. há crescente demanda por transparência de preços e benefícios personalizados. pressões de custo-contenção estão impulsionando parcerias de pbm.
- programas governamentais
programas de saúde financiados pelo governo utilizam pbms para gerenciar benefícios de prescrição e requisitos regulatórios. as pressões orçamentais alimentam a necessidade de genéricos e a maximização dos descontos. reformas nas políticas governamentais moldam modelos operacionais.
- organizações de cuidados gerenciados
mcos combinam operações de pbm para sincronizar estratégias farmacêuticas e de benefício médico. estratégias de gestão da saúde da população melhoram o gerenciamento de benefícios de prescrição. crescente matrícula em organizações de cuidados gerenciados alimenta crescimento constante.
- sindicatos
sindicatos contratam pbms para gerenciar benefícios de prescrição para os sindicalistas. A previsibilidade dos custos e as negociações de preços são fundamentais. embora menor em tamanho, este mercado mantém uma demanda estável.
Perspectivas regionais
a américa do norte, composta pelos estados unidos, canadá e méxico, é a paisagem regional mais avançada. os estados unidos lideram como um jogador de nível 1 com operações em larga escala e verticalmente integradas, enquanto o canadá representa um ambiente de reembolso regulamentado. O México simboliza um mercado emergente de nível 2 com crescente engajamento em seguros privados. a europa é composta por países do nível 1 como a alemanha, o reino unido e a frança, com estruturas de reembolso organizadas e regulação de preços do governo. a espanha e a itália simbolizam contribuintes robustos do nível 2, enquanto o resto da europa apresenta uma transição gradual para estruturas de custos gerenciadas e baseadas em genéricos.
a região da ásia pacífica compreende países do nível 1 como o japão e a austrália, com sistemas de saúde bem organizados, juntamente com outros países do nível 2 como a china e a índia, que estão crescendo rapidamente. a coréia sul e a nova zelândia simbolizam a penetração estável dos seguros, enquanto o restante da ásia pacific apresenta oportunidades emergentes de terceirização.
a américa do sul, impulsionada pelo brasil e pela argentina, é um mercado em desenvolvimento no nível 2, com crescente matrícula privada e medidas de contenção de custos. o restante da américa do sul é um mercado com adoção gradual do pbm impulsionado pela estabilidade macroeconômica e iniciativas de reforma do financiamento da saúde. o Oriente Médio e África é um mercado de nível 1 da região do golfo com iniciativas de transformação da saúde na arábia saudita e na uae. a áfrica do sul é um mercado estruturado de nível 2, e o resto do Oriente Médio e África é um mercado incremental.
para saber mais sobre este relatório, baixar relatório de amostra grátis
notícias de desenvolvimento recentes
- Janeiro de 2026, a judi health revelou que sua oferta de pbm, capital rx, tem quebrado o marco de mais de cinco milhões de vidas sob contrato devido à alta demanda de grandes empregadores, sindicatos e sistemas de saúde. o noticiário enfatiza o crescimento contínuo em soluções transparentes e compatíveis com tecnologia de pbm.
- em janeiro de 2026, a empirx health anunciou seu novo modelo de operação de otimização de medicamentos (mo), que move os serviços de pbm de modelos baseados em volume e direcionados a descontos para um modelo de otimização terapêutica orientado clinicamente. o novo modelo visa proporcionar melhores resultados aos pacientes e menores custos com medicamentos para patrocinadores de planos.
métricas do relatório | detalhes |
valor de mercado em 2025 | usd 520,00 bilhões |
valor de mercado em 2026 | usd 545.00 bilhões |
Previsões de receitas em 2033 | usd 780,00 bilhões |
taxa de crescimento | cagr de 5,30% de 2026 a 2033 |
ano de base | 2025 |
dados históricos | 2021 – 2024 |
período de previsão | 2026 – 2033 |
cobertura do relatório | previsão de receitas, paisagem competitiva, factores de crescimento e tendências |
âmbito regional | américa do norte; Europa; Ásia Pacífico; América Latina; Oriente Médio & África |
Âmbito de aplicação do país | Estados Unidos; Canadá; México; Reino Unido; Alemanha; França; Itália; Espanha; Dinamarca; Suécia; Noruega; China; Japão; Índia; Austrália; Coreia do Sul; Tailândia; Brasil; Argentina; África do Sul; Arábia Saudita; Emirados Árabes Unidos |
empresa chave perfilada | cvs saúde, roteiros expressos, optumrx, soluções de farmácia humana, terapêutica primária, saúde medimpact, cigna, saúde magellan, aetna, hino, welldynerx, soluções de saúde navitus, performrx, visionrxoptions e ingeniorx |
escopo de personalização | personalização de relatório livre (país, escopo regional e segmento). Aproveite opções de compra personalizadas para atender às suas necessidades de pesquisa exatas. |
reportar segmentação | por tipo de serviço (projeto de plano de benefícios farmacêuticos, gerenciamento de fórmulas de medicamentos, processamento de reivindicações e julgamento, serviços de farmácia especializada, serviços de farmácia por correspondência, revisão de uso de medicamentos, outros), por modelo de negócio (pbm integrado, pbm autônomo, pbm proprietário de plano de saúde, pbm proprietário de varejista), por tipo de medicamento (drogas de marca, medicamentos genéricos, medicamentos especiais, biossimilares) e por usuário final (planos comerciais de saúde, empregadores auto-seguros, programas governamentais, organizações de cuidado gerenciados, sindicatos de trabalhadores) |
principais benefícios farmácia gestão empresa insights
a cvs health é o principal gestor de benefícios de farmácia em todo o mundo, com seu negócio caremark pbm totalmente integrado dentro de uma farmácia de varejo e empresa de seguros. o modelo de negócios verticalmente integrado da saúde do cvs permite que ele gerencie custos de forma abrangente por meio de fórmulas, descontos e programas de alto volume de pedidos de correio, com acesso direto à dispensação e informações de cuidados do paciente. as capacidades de tamanho e análise da empresa permitem que ela gerencie produtos farmacêuticos especializados de forma eficaz, mitigando o aumento do custo das prescrições para os pagadores. os investimentos da empresa em programas de tecnologia e adesão têm otimizado ainda mais a eficiência de prestação de serviços, tornando a saúde da cvs um intermediário essencial na gestão de benefícios farmacêuticos para grandes programas comerciais e governamentais.
chave empresas de gestão de benefícios de farmácia:
- saúde cvs
- programas expresso
- optumrx
- soluções de farmácia humana
- terapêutica primária
- cuidados médicos
- cigna
- saúde magellan
- aetna
- hino
- welldynerx
- soluções de saúde navitus
- performrx
- visionrxopções
- ingeniorx
Segmentação global do relatório de mercado de gestão de benefícios da farmácia
por tipo de serviço
- desenho do plano de benefícios da farmácia
- gestão de fórmulas de medicamentos
- Alegações de processamento e julgamento
- serviços especializados de farmácia
- Serviços de farmácia por encomenda
- revisão da utilização de medicamentos
- outros
por modelo de negócio
- Pbm integrado
- pbm standalone
- plano de saúde – pbm
- pbm de propriedade do retalhista
por tipo de droga
- medicamentos de marca
- medicamentos genéricos
- medicamentos especiais
- biossimilares
pelo utilizador final
- planos de saúde comerciais
- empregadores auto-seguros
- programas governamentais
- organizações de cuidados gerenciados
- sindicatos
Perspectivas regionais
- América do Norte
- Estados Unidos
- canadá
- México
- europa
- alemanha
- Reino unido
- frança
- espanha
- Itália
- Resto da europa
- asia pacific
- japão
- China
- Austrália & nova zelândia
- Coreia do Sul
- india
- resto da Ásia pacífica
- América do Sul
- Brasil
- argentina
- resto da américa do Sul
- Oriente Médio & África
- arábia saudita
- Emirados árabes unidos
- África do Sul
- resto do Oriente Médio e África
Perguntas frequentes
Encontre respostas rápidas para as perguntas mais comuns.
o tamanho aproximado do mercado de gestão de benefícios da farmácia para o mercado será usd 780,00 bilhões em 2033.
segmentos-chave para o mercado de gestão de benefícios farmacêuticos por tipo de serviço (plano de benefícios farmacêuticos, gestão de fórmulas de medicamentos, processamento de reivindicações e julgamento, serviços de farmácia especializada, serviços de farmácia por correspondência, revisão de uso de medicamentos, outros), por modelo de negócio (pbm integrado, pbm autônomo, pbm próprio de plano de saúde, pbm proprietário de varejo), por tipo de medicamento (drogas de marca, medicamentos genéricos, medicamentos especiais, biossimilares) e por usuário final (planos comerciais de saúde, empregadores auto-seguros, programas governamentais, organizações de cuidados gerenciados, sindicatos trabalhistas).
os principais agentes do mercado de gestão de benefícios farmacêuticos são a saúde cvs, roteiros expressos, optumrx, soluções de farmácia humana, terapêutica primária.
a região norte da américa está liderando o mercado de gestão de benefícios farmacêuticos.
o cagr do mercado de gestão de benefícios farmacêuticos é de 5,30%.
- saúde cvs
- programas expresso
- optumrx
- soluções de farmácia humana
- terapêutica primária
- cuidados médicos
- cigna
- saúde magellan
- aetna
- hino
- welldynerx
- soluções de saúde navitus
- performrx
- visionrxopções
- ingeniorx
Relatórios publicados recentemente
-
Apr 2026
Mercado de IA em Retinopatia Diabética
ai em retinopatia diabética tamanho do mercado, compartilhamento & relatório de análise por tipo (sistemas de rastreamento de ai, sistemas de diagnóstico de ai e modelos preditivos de ai), por segmento de aplicação (hospitais, clínicas de oftalmologia, centros de diagnóstico e pesquisa e desenvolvimento), e geografia (norte américa, europa, ásia-pacífico, médio oriente e áfrica, sul e américa central), 2021 - 2031
-
Apr 2026
Mercado de Testes Psicométricos
testes psicométricos tamanho do mercado, compartilhamento & relatório de análise por tipo (testes de personalidade, testes de habilidade/aptitude, testes de habilidade/conhecimento, entre outros), por aplicação (adquisição de talento e gestão de talentos), e geografia (norte américa, europa, asia-pacífico, médio oriente e áfrica, sul e américa central), 2021-2031
-
Apr 2026
Mercado de Coleta de Amostras Biológicas Raras
coleta biológica rara tamanho do mercado, compartilhamento e relatório de análise por tipo (kits de isolamento e reagente, tubos de coleta de sangue, entre outros), por aplicação (oncologia, transcriptômica, farmacogenômica, entre outros), e geografia (norte américa, europa, ásia-pacífico, médio oriente e áfrica, sul e américa central), 2021 - 2031
-
Apr 2026
Mercado de Pendente de elevação do paciente
mercado de pingentes de elevação do paciente por tipo de produto (pendentes com fio, sem fio, programáveis), por tipo de operação (manual, elétrico), por usuários finais (profissionais de saúde, pacientes), por aplicação (hospitais, domiciliares, centros de reabilitação, outros), por análise da indústria, tamanho, participação, crescimento, tendências e previsões 2021-2033
Nossos clientes
.jpg)









