Sintesi del mercato
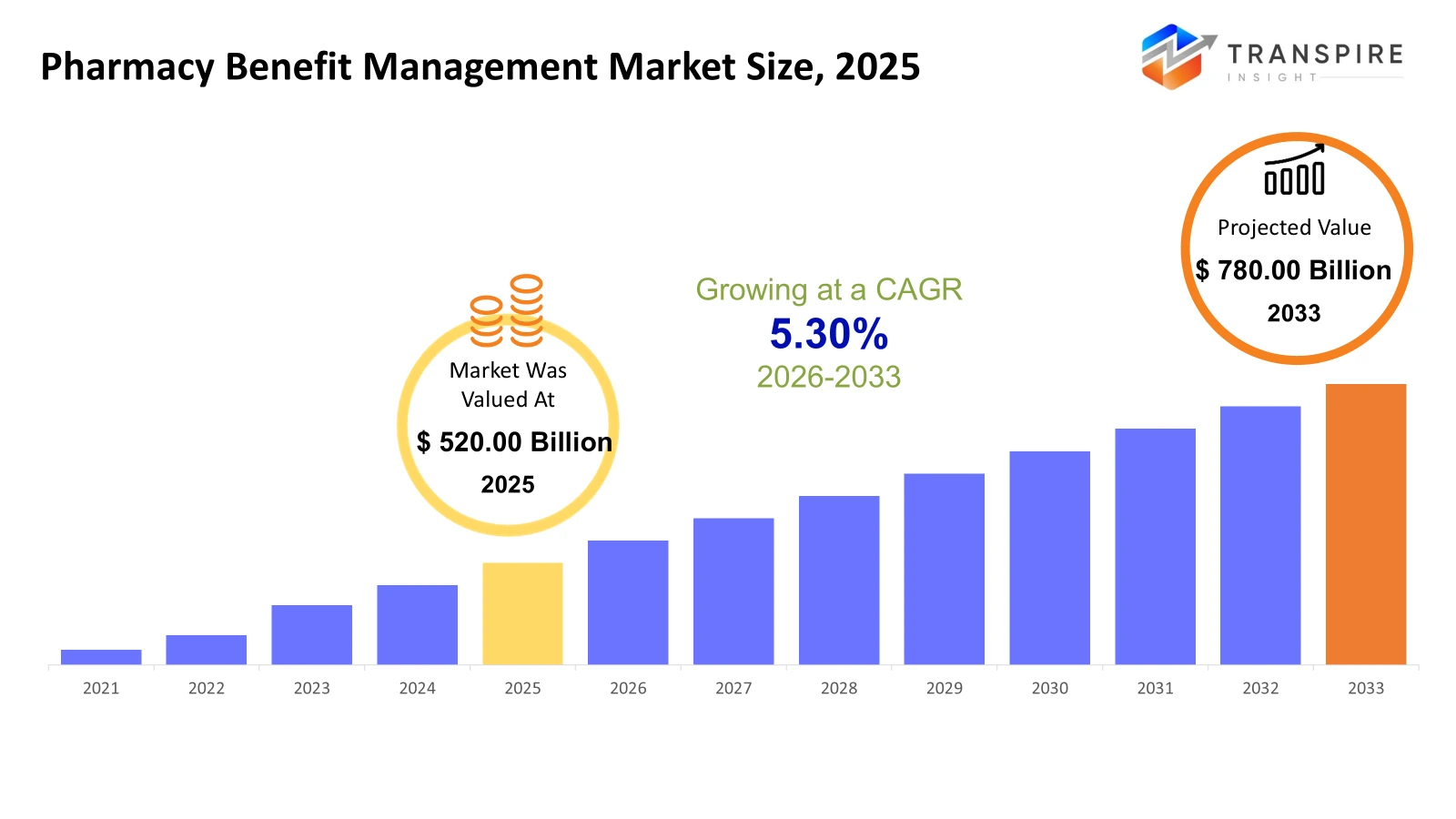
la dimensione globale del mercato della gestione dei benefici della farmacia è stata valutata a 520.00 miliardi di usd nel 2025 ed è previsto per raggiungere usd 780.00 miliardi entro il 2033, crescendo ad un cagr del 5.30% dal 2026 al 2033. la crescita di pellegrino del mercato è guidata dalla crescente spesa sui farmaci da prescrizione e dalla complessità di farmaci speciali che devono essere gestiti in termini di costi. l'outsourcing delle funzioni di indennità di farmacia da parte dei datori di lavoro e dei paganti è anche in aumento.
dimensione del mercato e previsioni
- 2025 dimensione del mercato: usd 520.00 miliardi
- 2033 dimensione del mercato proiettata: usd 780.00 miliardi
- cagr (2026-2033): 5.30%
- Nord America: più grande mercato nel 2026
- asia pacific: mercato in crescita più veloce
per saperne di più su questo rapporto, scaricare gratuitamente il report del campione
analisi delle tendenze del mercato chiave
- il mercato di gestione dei benefici della farmacia più sviluppato è in Nord America, grazie alla penetrazione dell'assicurazione, del consolidamento del payer e della spesa per-capita farmaci. il livello di integrazione tra le compagnie di assicurazione e le reti di farmacia è abbastanza forte da gestire grandi volumi di crediti e offerte di sconti molto aggressive.
- gli stati uniti è il più grande generatore di entrate del mondo, grazie alla complessità dei sistemi di rimborso, alla presenza di pbm e assicurazioni integrati verticalmente, e ad alti tassi di utilizzo di farmaci speciali. l'obiettivo di una maggiore trasparenza e sfide alle pratiche tariffarie sta modellando i contratti e ancora guidando la domanda di servizi di contenimento dei costi.
- la regione asia-pacifica è un mercato ad alta crescita a causa dell'espansione della copertura sanitaria in Giappone, Cina, india e Australia. la crescente prevalenza di malattie croniche, il crescente impegno di classe media con l'assicurazione, e l'adozione di principi di cura gestiti stanno guidando l'outsourcing dei servizi di gestione dei benefici della farmacia.
- farmacia gestione dei benefici (pbm) rimane una categoria di servizio forte come i paganti aumentano l'attenzione per terapeutico terapeutico ottimizzazione e riduzione della massimizzazione. l'analisi dei dati, la contrazione basata sul valore e l'utilizzo biosimile crescente stanno trasformando gli approcci di strategia formularia per bilanciare l'efficacia dei costi e i risultati terapeutici.
- pbm integrato è il modello di business più importante, guidato da movimenti di consolidamento verticale tra le organizzazioni di assicurazione e assistenza sanitaria. farmacia e l'integrazione dei crediti medici migliora la gestione dei rischi, rafforza la potenza dei prezzi e consente strategie di gestione dei costi sincronizzate in grandi popolazioni commerciali.
- farmaci speciali portano la categoria tipo di farmaco, guidato dal tasso di crescita biologica e dai costi di trattamento individuali elevati associati. pbms stanno implementando strategie di gestione dell'utilizzo, farmacie speciali e programmi di adesione del paziente per ridurre il rischio finanziario e ottimizzare il valore terapeutico.
- piani di salute commerciale sono la categoria principale degli utenti finali, in quanto gli assicuratori di salute privati richiedono un'efficace gestione dei benefici della farmacia. la concorrenza premium e le pressioni stabili sulle spese della droga stanno spingendo i paganti verso relazioni contrattuali più integrate che enfatizzano la gestione e la trasparenza dei costi basati sull'analisi.
così, farmacia indennità di gestione mercato può essere definito come la gestione dei benefici della droga prescrizione per conto di assicuratori, datori di lavoro e programmi governativi. i gestori delle prestazioni di farmacia, o pbm, operano essenzialmente come intermediari tra i paganti, le aziende farmaceutiche e le farmacie, concentrandosi principalmente sulla gestione dei costi, la gestione delle formule e il trattamento dei reclami. il mercato della gestione dei benefici della farmacia è una parte essenziale della gestione dei costi farmaceutici attraverso negoziati di abbattimento, piani di sostituzione terapeutica e programmi di revisione dell'utilizzo della droga. l'aumento dei costi dei farmaci, insieme al crescente uso di terapie speciali, hanno ulteriormente sottolineato l'importanza della gestione centralizzata dei benefici della farmacia all'interno del sistema sanitario.
tecnologie come sistemi di aggiudicazione in tempo reale, analisi predittiva e sistemi informativi per la salute stanno rivoluzionando l'efficienza delle operazioni. con l'evoluzione della natura dei sistemi di finanziamento sanitario verso sistemi più basati sul valore, i gestori delle prestazioni della farmacia si stanno muovendo sempre più dai servizi transazionali ai servizi clinici.
farmacia indennità di gestione mercatosegmentazione
per tipo di servizio
- farmacia beneficio piano di progettazione
Questa zona si concentra sulla progettazione di strutture di piano di prescrittura, come i livelli di co-pay, deducibili e la gestione delle formule. influenza direttamente le strategie di condivisione dei costi e l'efficienza di spesa della droga di prescrizione. aumentare le richieste per gestire le spese sanitarie stanno alimentando la necessità di progetti di piano ottimizzati e basati sul valore.
- gestione delle formule di droga
la gestione delle formule richiede la gestione di elenchi preferiti di farmaci in base all'efficacia clinica e all'efficacia dei costi. pbms utilizzare le tecniche di negoziazione e di scambio terapeutico per ridurre al minimo i costi per i paganti. aumento della penetrazione di farmaci speciali sta aumentando il valore strategico di ottimizzazione formularia.
- reclami trattamento e abdicazione
quest'area è responsabile della verifica in tempo reale, dei prezzi e dell'elaborazione dei reclami di prescrizione al punto di vendita. automazione e analisi avanzate migliorano il rilevamento delle frodi e la precisione di elaborazione. aumentare i volumi di prescrizione e l'adozione della tecnologia digitale stanno propellendo gli aggiornamenti di sistema in questo settore.
- servizi di farmacia speciali
servizi speciali si rivolgono a terapie complesse e ad alto costo per malattie croniche e orfane. servizi offerti includono l'istruzione del paziente, il monitoraggio della conformità e la gestione della catena fredda. l'aumento della medicina biologica e personalizzata sta guidando sostanzialmente la quota di fatturato di questa categoria.
- mail-order farmacia servizi
servizi di mail-order offrono una distribuzione di farmaci economicamente efficace per le malattie croniche. questi servizi migliorano la convenienza del paziente e la conformità globale a lungo termine. questo canale di distribuzione è incoraggiato da datori di lavoro e paganti per l'acquisto di massa ottimizzato.
- recensione sull'utilizzo del farmaco
questo servizio valuta l'adeguatezza della prescrizione, la verifica della dose e le interazioni possibili della droga. aiuta a garantire la sicurezza clinica, evitando l'uso inutile. regolamenti governativi e programmi di miglioramento della qualità stanno guidando l'adozione di questo servizio.
- altri
questa categoria comprende gestione degli sconti, programmi di gestione delle malattie e gestione della rete farmacia. questi servizi di supporto migliorano la trasparenza generale e le prestazioni cliniche e finanziarie. l'aumento della fornitura di assistenza basata sul valore sta riesaminando il loro valore strategico.
da modello aziendale
- pbm integrato
I pbm integrati fanno parte di una più ampia organizzazione sanitaria o assicurativa, consentendo il coordinamento senza soluzione di continuità delle prestazioni e delle informazioni mediche. questo approccio migliora la gestione dei costi e il coordinamento della cura. i modelli di consolidamento verticale stanno aumentando la potenza complessiva di questo mercato.
- standalone pbm
pbm standalone sono autonomi e forniscono programmi di beneficio flessibili e personalizzati. di solito competono sulla base di trasparenza e focalizzazione di nicchia. la necessità di una revisione indipendente sta alimentando una crescita moderata in questo mercato.
- piano sanitario pbm
i pbm di proprietà del piano sanitario sono di proprietà di piani sanitari per portare la gestione delle prestazioni della farmacia in-house. questo approccio aumenta la potenza dei prezzi e le capacità di gestione dei dati. acquisizioni per piani sanitari stanno aumentando la dimensione di questo mercato.
- vendita al dettaglio pbm
catene farmaceutiche di vendita al dettaglio proprie pbm per coordinare l'erogazione e la gestione dei benefici. questo approccio migliora la distribuzione e la ritenzione. la crescita dei servizi sanitari in-store aumenta il vantaggio competitivo.
per saperne di più su questo rapporto, scaricare gratuitamente il report del campione
per tipo di droga
- farmaci di marca
farmaci di marca sono alte-margine ma le prescrizioni costose. pbms utilizzare sconti e gestione delle formule per controllare i costi. la durata dei brevetti e le condotte r&d assicurano la loro continua redditività del mercato.
- farmaci generici
farmaci generici sono alternative convenienti con efficacia simile. causano una sostanziale riduzione dei costi di prescrizione per i paganti. le iniziative governative e la vita brevettuale assicurano un elevato utilizzo.
- farmaci speciali
farmaci speciali contribuiscono in modo sproporzionato ai bilanci farmacia a causa dei loro alti costi. hanno bisogno di servizi di distribuzione e supporto sofisticati. la crescente prevalenza di malattie croniche e autoimmuni spinge la rapida crescita del segmento.
- biosimilare
i biosimilari sono alternative più economiche ai farmaci biologici. il loro utilizzo è in aumento come gli incentivi normativi e payer si evolvono. offrono notevoli opportunità di risparmio a lungo termine per pbm e paganti.
dall'utente finale
- piani sanitari commerciali
piani sanitari commerciali dipendono ampiamente da pbms per la gestione dei benefici di prescrizione e prezzi. prezzi competitivi per i piani sanitari alimenta trattative intense per i prezzi dei farmaci. questo mercato ha una quota sostanziale a causa di una vasta copertura assicurativa privata.
- datori di lavoro autonomi
grandi datori di lavoro contratto pbm di terze parti per gestire i benefici della farmacia e contenere i costi sanitari dei dipendenti. c'è crescente domanda di trasparenza dei prezzi e vantaggi personalizzati. Le pressioni di contenimento dei costi stanno propellendo i partenariati pbm.
- Programmi governativi
programmi sanitari finanziati dal governo utilizzano pbms per gestire i benefici di prescrizione e i requisiti normativi. Le pressioni di bilancio alimentano la necessità di generici e di ridurre la massimizzazione. riforme nelle politiche governative modellano i modelli operativi.
- organizzazioni di cura gestite
mcos combina le operazioni di pbm per sincronizzare le strategie di beneficio farmaceutico e medico. strategie di gestione della salute della popolazione migliorare la gestione delle prestazioni di prescrizione. crescente iscrizione alle organizzazioni di cura gestite alimenta la crescita costante.
- sindacati di lavoro
sindacati contratto pbms per gestire i benefici di prescrizione per i membri del sindacato. la prevedibilità dei costi e i negoziati sui prezzi sono fondamentali. anche se di dimensioni più piccole, questo mercato sostiene la domanda stabile.
approfondimenti regionali
Nord America, costituito dagli stati uniti, canada e Messico, è il paesaggio regionale più avanzato. gli stati uniti porta come un livello 1 giocatore con operazioni su larga scala e verticalmente integrate, mentre canada rappresenta un ambiente di rimborso regolamentato. mexico simboleggia un mercato di livello 2 emergente con crescente impegno di assicurazione privata. europe è composto da 1 paesi come la germania, il regno unito, e france, con strutture di rimborso organizzate e la regolamentazione dei prezzi del governo. Spain e italy simboleggiano robusti tier 2 contributori, mentre il resto dell'Europa presenta una transizione graduale alla cura gestita e alle strutture di costo basate sui generici.
la regione asia pacifica comprende 1 paesi come Giappone e Australia, con sistemi sanitari ben organizzati, insieme ad altri 2 paesi come la Cina e l'India, che stanno crescendo rapidamente. Corea del Sud e nuova zealand simboleggiano una penetrazione assicurativa stabile, mentre il resto dell'asia pacifico mostra le opportunità emergenti outsourcing.
Sud America, guidato da brazil e argentina, è un mercato in via di sviluppo di livello 2 con crescente personale sanitario e misure di contenimento dei costi. il resto dell'America del Sud è un mercato con graduale adozione di pbm guidato da iniziative di riforma della stabilità macroeconomica e del finanziamento sanitario. Medio Oriente e africa è un mercato tier 1 regione golfo con iniziative di trasformazione sanitaria in saudi arabia e uae. sud africa è un mercato strutturato di livello 2, e il resto del Medio Oriente e africa è un mercato incrementale.
per saperne di più su questo rapporto, scaricare gratuitamente il report del campione
notizie recenti sullo sviluppo
- gennaio 2026, judi health ha rivelato che la sua offerta di pbm, capitale rx, ha rotto la pietra miliare di oltre cinque milioni di vite sotto contratto a causa di un'alta domanda da grandi datori di lavoro, sindacati e sistemi sanitari. il comunicato stampa sottolinea la continua crescita di soluzioni pbm trasparenti e tecnologica.
- nel gennaio 2026, la salute empirx ha annunciato il suo nuovo modello operativo di ottimizzazione dei farmaci (mo), che sposta i servizi pbm da modelli basati sul volume e basati sulla riduzione ad un modello di ottimizzazione della terapia clinicamente guidato. il nuovo modello mira a fornire migliori risultati del paziente e ridurre i costi della droga per gli sponsor di piano.
report metriche | dettagli |
valore dimensione del mercato in 2025 | usd 520.00 miliardi |
valore dimensione del mercato in 2026 | usd 545.00 miliardi |
previsione delle entrate nel 2033 | usd 780.00 miliardi |
tasso di crescita | da 2026 a 2033 |
anno di base | 2025 |
dati storici | 2021 – 2024 |
periodo di previsione | 2026 – 2033 |
copertura report | previsione delle entrate, paesaggio competitivo, fattori di crescita e tendenze |
Ambito regionale | America settentrionale; europe; asia pacifico; America latina; Medio Oriente e africa |
Campo d'applicazione | Stati uniti; canada; mexico; regno unito; germania; france; italy; spagna; denmark; sweden; norway; Cina; giappone; india; australia; Corea del Sud; Tailandia; brasile; argentina; africa meridionale; saudi arabia; emirati arabe uniti |
azienda chiave profilata | cvs salute, script espressi, optumrx, soluzioni di farmacia humana, terapeutici primi, medicina medimpact, cigna, salute magellan, aetna, anthem, welldynerx, soluzioni di salute navitus, esecurex, envisionrxoptions e ingegnoorx |
campo di personalizzazione | personalizzazione del rapporto libero (paese, area regionale e segmento). avvalersi di opzioni di acquisto personalizzate per soddisfare le vostre esigenze di ricerca esatte. |
relazione segmentazione | dal tipo di servizio (la progettazione del piano di beneficio della farmacia, la gestione delle formule di droga, il trattamento dei reclami e l'adjudicazione, i servizi di farmacia di ordine postale, la revisione dell'utilizzo della droga, altri), dal modello di affari (Pbm integrato, pbm standalone, piano sanitario-owned pbm, pbm di proprietà del rivenditore), dal tipo di cura di droga (farmaci di marca, farmaci generici, farmaci, farmaci, farmaci, programmi commerciali, farmaci, farmaci, farmaci, farmaci, farmaci, farmaci, farmaci, programmi di specialità, farmaci, farmaci, farmaci, farmaci, farmaci, farmaci, programmi di commercio, biosimilars) e programmi commerciali, piani di sanità e programmi di servizi di servizi di biosimilari) |
chiave farmacia beneficio gestione aziendale approfondimenti
cvs salute è il principale gestore di prestazioni farmacia in tutto il mondo, con il suo marchio di assistenza pbm business completamente integrato all'interno di una farmacia al dettaglio e impresa di assicurazione. il modello di business verticalmente integrato della salute dei cvs gli permette di gestire i costi in modo completo attraverso formule, sconti e programmi di mail-order ad alto volume, con accesso diretto alle informazioni di erogazione e cura del paziente. le dimensioni e le capacità di analisi dell'azienda consentono di gestire efficacemente i farmaci speciali, mitigando il crescente costo delle prescrizioni per i paganti. gli investimenti dell'azienda nei programmi di tecnologia e adesione hanno ulteriormente ottimizzato l'efficienza di consegna dei servizi, rendendo la salute dei cvs un intermediario essenziale nella gestione dei benefici della farmacia per grandi programmi commerciali e governativi.
chiave farmacia società di gestione dei benefici:
- Cvs salute
- script espressi
- optumrx
- soluzioni di farmacia humana
- primi terapeutici
- medimpact salute
- ciliegia
- magellan salute
- Aetna
- il
- Benedynerx
- navitus soluzioni sanitarie
- Esecuzione
- Disposizioni generali
- ingegnoso
segmentazione del mercato della gestione dei benefici della farmacia globale
per tipo di servizio
- farmacia beneficio piano di progettazione
- gestione delle formule di droga
- reclami trattamento e abdicazione
- servizi di farmacia speciali
- mail-order farmacia servizi
- recensione sull'utilizzo del farmaco
- altri
da modello aziendale
- pbm integrato
- standalone pbm
- piano sanitario-di proprietà pbm
- vendita al dettaglio pbm
per tipo di droga
- farmaci di marca
- farmaci generici
- farmaci speciali
- biosimilare
dall'utente finale
- piani sanitari commerciali
- datori di lavoro autonomi
- Programmi governativi
- organizzazioni di cura gestite
- sindacati di lavoro
Prospettive regionali
- America settentrionale
- Stati Uniti
- Canada
- Messico
- europa
- Germania
- regno unito
- Franco
- spagna
- #
- riposo dell'Europa
- asia pacifico
- Giappone
- Cina
- australia & new zealand
- Corea del Sud
- India
- riposo di asia pacifico
- America del sud
- Brazil
- Argentina
- resto dell'America del Sud
- centro est e africa
- saudi arabia
- emirati arabe uniti
- Sud Africa
- riposo del Medio Oriente & africa
Domande frequenti
Trova risposte rapide alle domande più comuni.
la dimensione approssimativa del mercato della gestione dei benefici della farmacia per il mercato sarà usd 780.00 miliardi nel 2033.
segmenti chiave per il mercato della gestione del beneficio della farmacia per tipo di servizio (progetto del piano di beneficio della farmacia, gestione della formulario della droga, elaborazione di reclami e giudizio, servizi di farmacia di specialità, servizi di farmacia dell'ordine, revisione dell'utilizzo della droga, altri), per modello di affari (pbm integrato, pbm standalone, pbm gestito dal piano sanitario, pbm di proprietà del retailer), per il tipo di droga (farmaci commerciali, farmaci generici, farmaci generici, farmaci, farmaci, farmaci generici, farmaci gestiti.
i principali operatori del mercato della gestione dei benefici della farmacia sono la salute del cvs, gli script espressi, optumrx, soluzioni di farmacia humana, i principali terapeutici.
la regione nordamericana è leader il mercato di gestione dei benefici farmacia.
il sig.
- Cvs salute
- script espressi
- optumrx
- soluzioni di farmacia humana
- primi terapeutici
- medimpact salute
- ciliegia
- magellan salute
- Aetna
- il
- Benedynerx
- navitus soluzioni sanitarie
- Esecuzione
- Disposizioni generali
- ingegnoso
Rapporti pubblicati di recente
-
Apr 2026
AI nel mercato della retinopatia diabetica
ai in retinopatia diabetica dimensione del mercato, rapporto di condivisione e analisi per tipo (screening ai sistemi, sistemi diagnostici ai, e modelli ai predittivi), per segmento di applicazione (ospitali, ambulatori oftalmologici, centri diagnostici, e ricerca e sviluppo), e geografia (nord america, europe, asia-pacifico, medio oriente e africa, sud e centrale america), 2021 - 2031
-
Apr 2026
Mercato dei test psicometrici
test psicometrici dimensione del mercato, rapporto di condivisione e analisi per tipo (test di personalità, test di abilità/aptitude, test di abilità/conoscenza, e altri), per applicazione (acquisizione e gestione del talento parziale), e geografia (america nord, europa, asia-pacifico, medio oriente e africa, sud e america centrale), 2021 – 2031
-
Apr 2026
Rara mercato della raccolta di campioni biologici
rara raccolta di campioni biologici dimensione del mercato, rapporto di condivisione e analisi per tipo (i kit di isolamento e reagente, tubi di raccolta del sangue, e altri), per applicazione (oncologia, transcriptomics, farmacogenomica, e altri), e geografia (nord america, europe, asia-pacifico, medio oriente e africa, sud e centro america), 2021 – 2031
-
Apr 2026
Mercato del pendente di sollevamento del paziente
mercato del pendente di sollevamento del paziente per tipo di prodotto (pendenti cablati, wireless, programmabile), per tipo di operazione (manuale, elettrico), per utenti finali (professionali sanitari, pazienti), per applicazione (ospedali, homecare, centri di riabilitazione, altri), per analisi del settore, dimensione, quota, crescita, tendenze e previsioni 2021-2033
I nostri clienti
.jpg)









