Résumé du marché
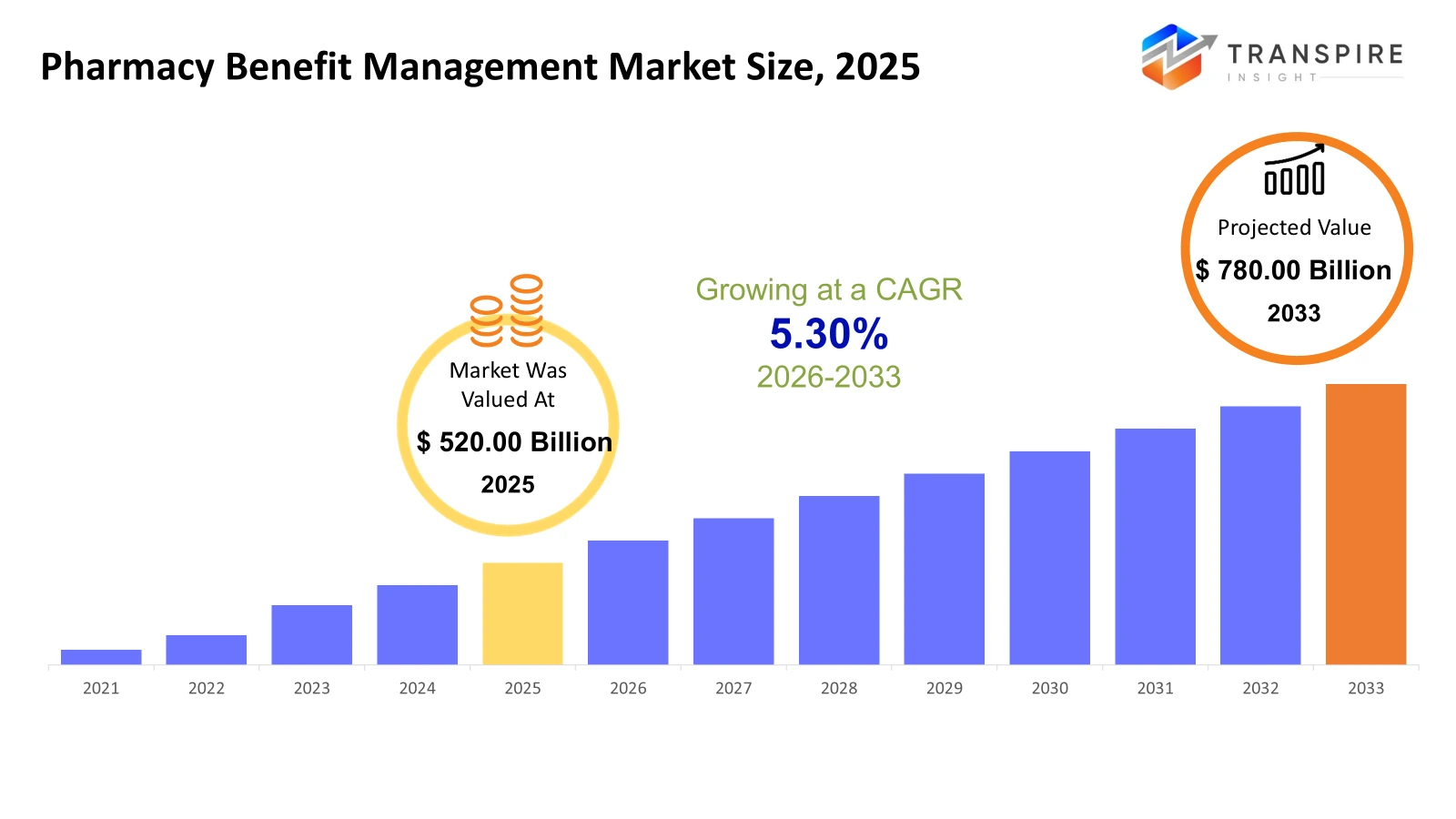
la taille du marché mondial de la gestion des prestations pharmaceutiques a été évaluée à 520 milliards d'euros en 2025 et devrait atteindre 780 milliards d'euros d'ici 2033, avec une croissance de 5,30% entre 2026 et 2033. la croissance du cagr du marché est due à l'augmentation des dépenses consacrées aux médicaments d'ordonnance et à la complexité des médicaments spécialisés qui doivent être gérés en termes de coûts. l'externalisation des fonctions de prestations pharmaceutiques par les employeurs et les payeurs augmente également.
Taille du marché et prévisions
- Taille du marché en 2025: 520 milliards d'euros
- 2033 taille projetée du marché: 780,00 milliards d'euros
- cagr (2026-2033): 5,30%
- Amérique du Nord : plus grand marché en 2026
- asia pacific: marché en croissance rapide
pour en savoir plus sur ce rapport, télécharger gratuitement l'exemple de rapport
Analyse des principales tendances du marché
- le marché de la gestion des prestations pharmaceutiques le plus développé est en Amérique du Nord, grâce à la pénétration de l'assurance, la consolidation des payeurs, et les dépenses par habitant sur Produits pharmaceutiques. le niveau d'intégration entre les compagnies d'assurances et les réseaux de pharmacies est suffisamment fort pour traiter de grands volumes de réclamations et des offres de rabais très agressives.
- les Etats-Unis sont le plus grand générateur de revenus dans le monde, grâce à la complexité des systèmes de remboursement, la présence de pbm verticalement intégré et des compagnies d'assurance, et les taux d'utilisation élevés de médicaments spécialisés. la volonté d'une plus grande transparence et les défis liés aux pratiques de tarification façonnent les contrats, tout en stimulant la demande de services de confinement des coûts.
- la région asia-pacifique est un marché à forte croissance en raison de l'expansion de la couverture de soins de santé en japan, en Chine, en Inde et en Australie. l'augmentation de la prévalence des maladies chroniques, l'engagement croissant de la classe moyenne en matière d'assurance et l'adoption de principes de soins gérés sont à l'origine de l'externalisation des services de gestion des prestations pharmaceutiques.
- la gestion des prestations pharmaceutiques (pbm) demeure une forte catégorie de services car les payeurs thérapeutique optimisation et maximisation du rabais. L'analyse des données, les contrats fondés sur la valeur et l'utilisation croissante des biosimilaires transforment les stratégies de formulation pour équilibrer la rentabilité et les résultats thérapeutiques.
- Le pbm intégré est le modèle d'affaires le plus en vue, sous l'impulsion des mouvements de consolidation verticale entre les organismes d'assurance et de prestation de soins de santé. L'intégration des demandes de remboursement des médicaments et des médicaments améliore la gestion des risques, renforce la puissance des prix et permet de synchroniser les stratégies de gestion des coûts dans les grandes populations commerciales.
- Les médicaments spécialisés dominent la catégorie de type de médicament, en raison du taux de croissance des produits biologiques et des coûts de traitement individuels élevés qui y sont associés. Les pbms mettent en oeuvre des stratégies de gestion de l'utilisation, des pharmacies spécialisées et des programmes d'adhésion des patients afin de réduire les risques financiers et d'optimiser la valeur thérapeutique.
- Les régimes de santé commerciaux constituent la principale catégorie d'utilisateurs finals, car les assureurs de santé privés exigent une administration efficace des prestations pharmaceutiques. La concurrence accrue et la stabilité des dépenses liées aux médicaments poussent les payeurs à établir des relations contractuelles plus intégrées, en mettant l'accent sur la gestion des coûts et la transparence fondées sur l'analyse.
donc, marché de la gestion des prestations pharmaceutiques peut être définie comme la gestion des prestations pour médicaments d'ordonnance au nom des assureurs, des employeurs et des programmes gouvernementaux. Les gestionnaires de prestations pharmaceutiques, ou pbms, opèrent essentiellement comme intermédiaires entre les payeurs, les sociétés pharmaceutiques et les pharmacies, se concentrant principalement sur la gestion des coûts, la gestion des formules et le traitement des demandes. le marché de la gestion des avantages pharmaceutiques est un élément essentiel de la gestion des coûts pharmaceutiques au moyen de négociations sur le remboursement, de plans de substitution thérapeutique et de programmes d'examen de l'utilisation des médicaments. l'augmentation des coûts des produits pharmaceutiques, ainsi que l'utilisation croissante de thérapies spécialisées, ont souligné l'importance de la gestion centralisée des avantages pharmaceutiques au sein du système de santé.
Les technologies telles que les systèmes de sélection en temps réel, l'analyse prédictive et les systèmes d'information sur la santé révolutionnent l'efficacité des opérations. Compte tenu de l'évolution des systèmes de financement des soins de santé vers des systèmes à plus grande valeur, les gestionnaires des prestations pharmaceutiques passent de plus en plus des services transactionnels aux services cliniques.
marché de la gestion des prestations pharmaceutiquessegmentation
par type de service
- conception d'un régime de prestations pharmaceutiques
Ce secteur se concentre sur la conception de structures de régimes de prestations d'ordonnance, comme les niveaux de co-paiement, les franchises et la gestion des formules. elle affecte directement les stratégies de partage des coûts et l'efficacité des dépenses liées aux médicaments d'ordonnance. Les demandes croissantes de gestion des dépenses de santé alimentent la nécessité de concevoir des plans optimisés et fondés sur la valeur.
- gestion des préparations pharmaceutiques
La gestion de la formulation nécessite la gestion de listes de médicaments préférées en fonction de l'efficacité clinique et de la rentabilité. Les pbms utilisent des techniques de négociation et d'échange thérapeutique pour minimiser les coûts pour les payeurs. La pénétration croissante des médicaments spécialisés augmente la valeur stratégique de l'optimisation des formules.
- traitement et règlement des réclamations
ce domaine est responsable de la vérification en temps réel, des prix et du traitement des demandes d'ordonnance au point de vente. l'automatisation et l'analyse avancée améliorent la détection des fraudes et la précision du traitement. L'augmentation des volumes d'ordonnances et l'adoption de la technologie numérique propulsent les améliorations du système dans ce domaine.
- services pharmaceutiques spécialisés
Les services spécialisés s'occupent de thérapies complexes et coûteuses pour les maladies chroniques et les orphelines. Les services offerts comprennent l'éducation des patients, la surveillance de la conformité et la gestion de la chaîne du froid. l'augmentation de la médecine biologique et personnalisée est à l'origine de la part des revenus de cette catégorie.
- services de pharmacie par correspondance
Les services de vente par correspondance offrent une distribution rentable des médicaments contre les maladies chroniques. Ces services améliorent la commodité du patient et la conformité globale à long terme. ce canal de distribution est encouragé par les employeurs et les payeurs pour optimiser les achats en vrac.
- Examen de l ' utilisation des drogues
ce service examine la pertinence de l'ordonnance, la vérification de la dose et les interactions médicamenteuses possibles. il aide à assurer l'innocuité clinique tout en prévenant l'utilisation inutile. Les règlements gouvernementaux et les programmes d'amélioration de la qualité sont à l'origine de l'adoption de ce service.
- autres
Cette catégorie comprend la gestion des remboursements, les programmes de gestion des maladies et la gestion du réseau de pharmacies. ces services de soutien améliorent la transparence globale et la performance clinique et financière. l'augmentation de la prestation de soins à valeur souligne de nouveau leur valeur stratégique.
par modèle d'entreprise
- pbm intégré
les pbms intégrés font partie d'une organisation de soins de santé ou d'assurance plus large, permettant une coordination transparente des prestations et de l'information médicale. Cette approche améliore la gestion des coûts et la coordination des soins. Les tendances de consolidation verticale augmentent la puissance globale de ce marché.
- pbm autonome
Les pbms autonomes sont autonomes et offrent des programmes de prestations flexibles et personnalisés. Ils se disputent généralement sur la base de la transparence et de l'attention accordée aux niches. la nécessité d'un examen indépendant alimente une croissance modérée sur ce marché.
- Pbm appartenant au régime de santé
Les régimes de soins de santé appartiennent à des régimes de soins de santé pour amener la gestion des prestations pharmaceutiques à l'interne. Cette approche accroît la puissance des prix et les capacités de gestion des données. Les acquisitions par les régimes de santé augmentent la taille de ce marché.
- Pbm appartenant au détaillant
les chaînes pharmaceutiques de détail possèdent des pbm pour coordonner la distribution et la gestion des avantages. Cette approche améliore la distribution et la rétention. La croissance des services de santé en magasin accroît l'avantage concurrentiel.
pour en savoir plus sur ce rapport, télécharger gratuitement l'exemple de rapport
par type de drogue
- Médicaments de marque
Les médicaments de marque sont à forte marge, mais des prescriptions coûteuses. Les pbms utilisent le remboursement et la gestion des formules pour contrôler les coûts. La durée de vie des brevets et les pipelines de R&D assurent leur viabilité continue sur le marché.
- médicaments génériques
Les médicaments génériques sont des solutions de rechange rentables ayant une efficacité similaire. ils entraînent une réduction substantielle des frais de prescription pour les payeurs. les initiatives gouvernementales et la durée de vie des brevets assurent une utilisation continue élevée.
- médicaments spécialisés
Les médicaments spécialisés contribuent de façon disproportionnée aux budgets des pharmacies en raison de leurs coûts élevés. ils ont besoin de services de distribution et de soutien sophistiqués. la prévalence croissante des maladies chroniques et auto-immunes propulse la croissance rapide du segment.
- biosimilaires
biosimilaires sont des solutions de rechange moins coûteuses aux médicaments biologiques. leur utilisation augmente au fur et à mesure que les mesures d'incitation à la réglementation et aux payeurs évoluent. ils offrent d'importantes possibilités à long terme d'économie pour les pbms et les payeurs.
par utilisateur final
- Plans de santé commerciale
Les régimes de soins de santé commerciaux dépendent en grande partie des régimes de soins de santé pour gérer les avantages et les prix des médicaments sur ordonnance. des prix concurrentiels pour les plans de santé alimentent des négociations intenses pour le prix des médicaments. ce marché a une part substantielle en raison d'une couverture d'assurance privée étendue.
- employeurs auto-assurés
de grands employeurs contractent des pbms tiers pour gérer les prestations pharmaceutiques et contenir les coûts de santé des employés. La demande de transparence des prix et d'avantages personnalisés augmente. Les pressions en matière de réduction des coûts propulsent les partenariats pbm.
- programmes gouvernementaux
Les programmes de soins de santé financés par le gouvernement utilisent des pbms pour gérer les prestations d'ordonnance et les exigences réglementaires. les pressions budgétaires alimentent le besoin de génériques et d'une maximisation des rabais. Les réformes des politiques gouvernementales façonnent les modèles opérationnels.
- Organisations de soins gérées
mcos combinent les opérations pbm pour synchroniser les stratégies pharmaceutiques et médicales. les stratégies de gestion de la santé de la population améliorent la gestion des prestations sur ordonnance. La croissance de l'inscription dans les organisations de soins gérés favorise une croissance régulière.
- syndicats
Les syndicats contractent des pbms pour gérer les prestations de prescription pour les membres du syndicat. La prévisibilité des coûts et les négociations sur les prix sont essentielles. Bien que plus petit, ce marché maintient une demande stable.
perspectives régionales
l'Amérique du Nord, composée des États-Unis, du Canada et du Mexique, est le paysage régional le plus avancé. les États-Unis mènent comme un acteur de niveau 1 avec des opérations à grande échelle et verticalement intégrées, tandis que le canada représente un environnement de remboursement réglementé. Le Mexique symbolise un marché émergent de niveau 2 avec des engagements croissants en assurance privée. l'europe se compose de pays de niveau 1 comme l'Allemagne, le royaume uni, et la France, avec des structures de remboursement organisées et la réglementation des prix du gouvernement. L'espagne et l'italie symbolisent des contributeurs de niveau 2 robustes, tandis que le reste de l'Europe met en évidence une transition progressive vers des structures de coûts gérées et des structures de coûts génériques.
la région pacifique de l'Asie comprend des pays de niveau 1 comme le Japon et l'Australie, avec des systèmes de santé bien organisés, ainsi que d'autres pays de niveau 2 comme la Chine et l'Inde, qui se développent rapidement. Corée du Sud et le nouveau zèle symbolisent une pénétration stable de l'assurance, tandis que le reste de l'Asie pacifique met en valeur les nouvelles opportunités d'externalisation.
l'Amérique du Sud, animée par le Brésil et l'argentina, est un marché en développement de niveau 2 avec des mesures d'inscription en soins de santé privés et de réduction des coûts. le reste de l'Amérique du Sud est un marché dont l'adoption progressive est motivée par des initiatives de stabilité macroéconomique et de réforme du financement des soins de santé. Moyen Orient & Afrique est un marché de la région du golfe de niveau 1 avec des initiatives de transformation des soins de santé en arabia et en uae. l'Afrique du Sud est un marché structuré de niveau 2 et le reste du Moyen-Orient et de l'Afrique est un marché progressif.
pour en savoir plus sur ce rapport, télécharger gratuitement l'exemple de rapport
récents développement
- janvier 2026, judi health a révélé que son offre de pbm, capital rx, a franchi le jalon de plus de cinq millions de vies sous contrat en raison de la forte demande des grands employeurs, des syndicats et des systèmes de santé. Le communiqué de presse met l'accent sur la croissance continue des solutions pbm transparentes et technologiques.
- en janvier 2026, Empirx Health a annoncé son nouveau modèle d'optimisation des médicaments (mo), qui déplace les services pbm des modèles basés sur le volume et le rabais vers un modèle clinique d'optimisation thérapeutique. le nouveau modèle vise à améliorer les résultats des patients et à réduire les coûts des médicaments pour les promoteurs de régimes.
les paramètres du rapport | détails |
Valeur de la taille du marché en 2025 | nous sommes 520,00 milliards |
valeur de la taille du marché en 2026 | 545,00 milliards |
recettes prévues en 2033 | 780,00 milliards |
taux de croissance | de 5,30% entre 2026 et 2033 |
année de référence | 2025 |
données historiques | 2021 – 2024 |
période de prévision | 2026 – 2033 |
couverture du rapport | prévisions de recettes, paysage concurrentiel, facteurs de croissance et tendances |
portée régionale | Amérique du Nord; Europe; Asie Pacifique; Amérique latine; Moyen-Orient & Afrique |
champ d'application | États-Unis; canada; Mexique; Royaume-Uni; Allemagne; France; Italie; Espagne; Danemark; Suède; Norvège; Chine; Japon; Inde; Australie; Corée du Sud; Thailand; Brésil; Argentine; Afrique du Sud; arabia saudi; Émirats arabes unis |
entreprise clé | cvs santé, scripts express, optumrx, solutions pharmaceutiques humana, thérapies primaires, soins médicaux, cigna, santé magellane, aetna, hymne, welldynerx, navitus santé solutions, performerx, envisionrxoptions et ingeniorx |
personnalisation | personnalisation gratuite des rapports (pays, région et segment). utilisez des options d'achat personnalisées pour répondre à vos besoins de recherche exacts. |
segmentation du rapport | par type de service (conception d'un régime d'avantages pharmaceutiques, gestion des formules de médicaments, traitement et règlement des demandes, services de pharmacie spécialisée, services de pharmacie par correspondance, examen de l'utilisation des médicaments, autres), par modèle d'affaires (pbm intégré, pbm autonome, pbm appartenant au régime de santé, pbm appartenant au détaillant), par type de médicament (médicaments de marque, médicaments génériques, médicaments spécialisés, biosimilaires) et par utilisateur final (plans de santé commerciaux, employeurs autoassurés, programmes gouvernementaux, organismes de soins gérés, syndicats) |
clés de gestion des avantages pharmaceutiques aperçus de l'entreprise
cvs health est le principal gestionnaire de prestations pharmaceutiques dans le monde, avec son entreprise de soins pbm pleinement intégrée dans une pharmacie de détail et d'assurance. le modèle d'affaires verticalement intégré de la santé cvs lui permet de gérer les coûts de façon exhaustive au moyen de formules, de remboursements et de programmes de vente par correspondance à volume élevé, avec un accès direct à l'information sur la distribution et les soins des patients. la société taille et les capacités d'analyse lui permettent de gérer efficacement les produits pharmaceutiques spécialisés tout en réduisant le coût croissant des prescriptions pour les payeurs. les investissements de l'entreprise dans la technologie et les programmes d'adhésion ont encore optimisé l'efficacité de la prestation de services, faisant de la santé cvs un intermédiaire essentiel dans la gestion des avantages pharmaceutiques pour les grands programmes commerciaux et gouvernementaux.
clé sociétés de gestion de prestations pharmaceutiques:
- Santé
- des scripts express
- otumrx
- solutions pharmaceutiques humana
- thérapeutique primaire
- médecine
- Cigna
- santé magellane
- aetna
- hymne
- welldynerx
- navitus solutions de santé
- performerx
- envisionrxoptions
- ingéniorx
segmentation du rapport mondial sur la gestion des prestations pharmaceutiques
par type de service
- conception d'un régime de prestations pharmaceutiques
- gestion des préparations pharmaceutiques
- traitement et règlement des réclamations
- services pharmaceutiques spécialisés
- services de pharmacie par correspondance
- Examen de l ' utilisation des drogues
- autres
par modèle d'entreprise
- pbm intégré
- pbm autonome
- Pbm du plan de santé
- Pbm appartenant au détaillant
par type de drogue
- Médicaments de marque
- médicaments génériques
- médicaments spécialisés
- biosimilaires
par utilisateur final
- Plans de santé commerciale
- employeurs auto-assurés
- programmes gouvernementaux
- Organisations de soins gérées
- syndicats
perspectives régionales
- Amérique du Nord
- États-Unis
- Canada
- Mexique
- Europe
- Allemagne
- Royaume uni
- france
- espagne
- italiques
- le reste de l'Europe
- Asie pacifique
- japon
- Chine
- australia & nouveau zèle
- Corée du Sud
- indie
- le reste du Pacifique asiatique
- Amérique du Sud
- Brésil
- l'argentine
- le reste de l'Amérique du Sud
- Moyen-Orient & Afrique
- saudi arabia
- Emirats arabes unis
- Afrique du Sud
- reste du Moyen-Orient & Afrique
Foire aux questions
Trouvez des réponses rapides aux questions les plus courantes.
la taille approximative du marché de la gestion des avantages pharmaceutiques pour le marché sera used 780.00 milliards en 2033.
segments clés du marché de la gestion des prestations pharmaceutiques par type de service (conception des régimes de prestations pharmaceutiques, gestion des formules de médicaments, traitement et arbitrage des demandes de remboursement, services de pharmacie spécialisée, services de pharmacie par correspondance, examen de l'utilisation des médicaments, autres), par modèle d'entreprise (pbm intégré, pbm autonome, pbm appartenant au régime de santé, pbm appartenant au détaillant), par type de médicament (médicaments de marque, médicaments génériques, médicaments spécialisés, biosimilaires) et par utilisateur final (plans de santé commerciaux, employeurs autoassurés, programmes gouvernementaux, organismes de soins gérés, syndicats).
les principaux acteurs du marché de la gestion des avantages pharmaceutiques sont la santé cvs, les scripts express, l'optumrx, les solutions de pharmacie humana, les thérapies primaires.
la région nord de l'amérique dirige le marché de la gestion des avantages pharmaceutiques.
le cagr du marché de la gestion des prestations pharmaceutiques est de 5,30 %.
- Santé
- des scripts express
- otumrx
- solutions pharmaceutiques humana
- thérapeutique primaire
- médecine
- Cigna
- santé magellane
- aetna
- hymne
- welldynerx
- navitus solutions de santé
- performerx
- envisionrxoptions
- ingéniorx
Rapports récemment publiés
-
Apr 2026
Marché des AI dans la rétinopathie diabétique
ai dans la rétinopathie diabétique taille du marché, rapport de part et d'analyse par type (systèmes d'ai de dépistage, systèmes d'ai de diagnostic et modèles d'ai de prévision), par segment d'application (hôpitaux, cliniques d'ophtalmologie, centres de diagnostic, et recherche et développement), et géographie (amérique du nord, europe, asie-pacifique, moyen-orient et afrique, amérique du sud et centre), 2021 - 2031
-
Apr 2026
Marché des Essais psychométriques
tests psychométriques, taille du marché, rapport de partage et d'analyse par type (tests de personnalité, tests d'aptitude/d'aptitude, tests de compétence/de connaissance, etc.), par application (acquisition de talents et gestion des talents), et géographie (amérique du nord, europe, asie-pacifique, moyen-orient et afrique, amérique du sud et centre), 2021 – 2031
-
Apr 2026
Marché des Collecte d'échantillons biologiques rares
rare collecte d'échantillons biologiques taille du marché, part et rapport d'analyse par type (kits d'isolation et réactif, tubes de collecte de sang, etc.), par application (oncologie, transcriptomique, pharmacogénomique, etc.), et géographie (amérique du nord, europe, asie-pacifique, moyen-orient et afrique, amérique du sud et centre), 2021 – 2031
-
Apr 2026
Marché des Pendentif de levage du patient
marché des pendentifs de levage de patients par type de produit (pendents câblés, sans fil, programmables), par type d'opération (manuel, électrique), par utilisateurs finaux (professionnels de la santé, patients), par application (hôpitaux, soins à domicile, centres de réadaptation, autres), par analyse de l'industrie, taille, part, croissance, tendances et prévisions 2021-2033
Nos clients
.jpg)









