Marktübersicht
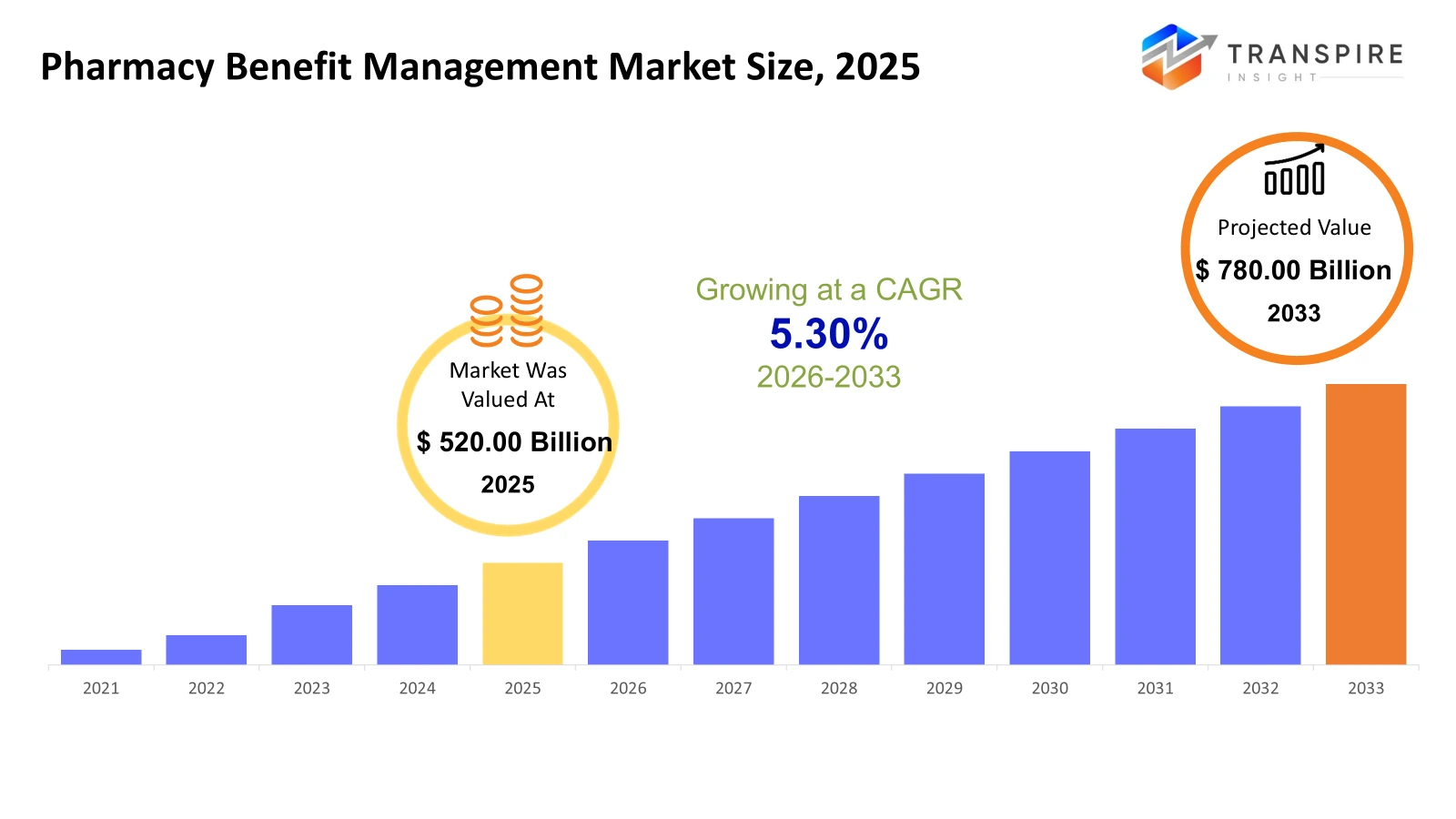
die globale Pharmazie-Leistungs-Management-Marktgröße wurde bei unsd 520.00 Milliarden in 2025 geschätzt und wird prognostiziert, um 780.00 Milliarden zu erreichen bis 2033, wächst bei einem cagr von 5,30% von 2026 bis 2033. das Wachstum des Marktes wird durch die steigenden Ausgaben für verschreibungspflichtige Medikamente und die Komplexität von Spezialmedikamenten getrieben, die in Bezug auf Kosten verwaltet werden müssen. die Auslagerung von Apothekenleistungsfunktionen durch Arbeitgeber und Zahler nimmt ebenfalls zu.
Marktgröße und Prognose
- 2025 Marktgröße: benutzt 520.00 Milliarden
- 2033 projizierte Marktgröße: benutzt 780.00 Milliarden
- cagr (2026-2033): 5,30%
- Nordamerika: größter Markt im Jahr 2026
- asia pacific: am schnellsten wachsender Markt
mehr über diesen Bericht erfahren, kostenlos herunterladen
Analyse der Markttendenzen
- der am meisten entwickelte Pharmazie-Leistungs-Management-Markt ist in Nord-Amerika, dank der Durchdringung von Versicherung, Zahler Konsolidierung und Per-Cita Ausgaben für Arzneimittel. die Integration zwischen den Versicherungsunternehmen und den Pharmazie-Netzwerken ist stark genug, um große Mengen von Ansprüchen und sehr aggressive Rabatt-Angebote zu handhaben.
- die vereinten Staaten ist der größte Umsatzgenerator der Welt, dank der Komplexität der Rückerstattungssysteme, der Präsenz von vertikal integrierten pbm und Versicherungen, und hohe Nutzungsraten von Spezialdrogen. das Streben nach mehr Transparenz und Herausforderungen für die Preisgestaltung der Verträge und die Nachfrage nach Kosten-Containment-Services.
- die asia-pacific Region ist ein wachstumsstarker Markt durch die Ausweitung der Gesundheitsversorgung in Japan, China, Indien und Australien. die zunehmende Prävalenz von chronischen Krankheiten, das wachsende Engagement der Mittelklasse mit der Versicherung und die Annahme von verwalteten Pflegeprinzipien führen die Outsourcing von Pharmazie-Leistungs-Management-Dienstleistungen.
- Pharmazie-Leistungsmanagement (pbm) bleibt eine starke Service-Kategorie, da die Zahler die Aufmerksamkeit auf Therapeutische Therapie Optimierung und Rabattmaximierung. Datenanalysen, wertbasierte Kontraktion und zunehmende biosimilare Nutzung transformieren Formulierungsstrategien Ansätze zur Balance Wirtschaftlichkeit und therapeutische Ergebnisse.
- integrierte pbm ist das prominenteste Geschäftsmodell, das durch vertikale Konsolidierungsbewegungen zwischen Versicherungs- und Gesundheitsversorgungsorganisationen angetrieben wird. Pharmazie und medizinische Ansprüche Integration verbessert das Risikomanagement, stärkt die Preisleistung und ermöglicht synchronisierte Kostenmanagementstrategien in großen kommerziellen Populationen.
- Spezialmedikamente führen die Arzneimittelkategorie, angetrieben durch die Biologik-Wachstumsrate und die damit verbundenen hohen individuellen Behandlungskosten. pbms implementieren Nutzungsmanagementstrategien, Spezialpharmazeutika und Patientenhaftungsprogramme, um das Finanzrisiko zu reduzieren und den therapeutischen Wert zu optimieren.
- kaufmännische Gesundheitspläne sind die Haupt-Endnutzer-Kategorie, da private Krankenversicherer eine effiziente Pharmazie-Leistungsverwaltung verlangen. Premium-Wettbewerb und stabile Drogenkostendrucke drängen die Zahler auf ein integriertes Vertragsverhältnis, das analytisches Kostenmanagement und Transparenz betont.
so, die Apotheke Nutzen Management Markt kann definiert werden als die Verwaltung von verschreibungspflichtigen Drogenleistungen im Auftrag von Versicherern, Arbeitgebern und Regierungsprogrammen. pharmacy profit managers, oder pbms, arbeiten im Wesentlichen als Mittelmänner zwischen Zahlern, Pharmaunternehmen und Apotheken, vor allem konzentrieren sich auf Kostenmanagement, Formeln Management und Ansprüche Verarbeitung. der Pharmazie-Nutzen-Management-Markt ist ein wesentlicher Bestandteil der Verwaltung der pharmazeutischen Kosten durch Rabatt-Verhandlungen, therapeutische Substitutionspläne und Drogenkonsum-Review-Programme. die steigenden Kosten von Arzneimitteln, zusammen mit der wachsenden Verwendung von Spezialtherapien, haben die Bedeutung des zentralisierten Pharmazie-Nutzen-Managements im Gesundheitswesen weiter betont.
Technologien wie Echtzeit-Adjudikationssysteme, Vorhersageanalysen und Gesundheitsinformationssysteme revolutionieren die Effizienz des Betriebs. Mit der zunehmenden Natur von Gesundheitsfinanzierungssystemen zu mehr wertbasierten Systemen bewegen sich Pharmazie-Nutzer zunehmend von Transaktionsdienstleistungen zu klinischen Dienstleistungen.
Apotheke Nutzen Management MarktSegmentierung
nach Servicetyp
- Pharmazie Nutzen Plan Design
Dieser Bereich konzentriert sich auf die Gestaltung von verschreibungspflichtigen Nutzenplanstrukturen, wie z.B. Co-Pay-Level, Abzugs- und Formulierungsmanagement. es wirkt sich direkt auf Kostenteilung Strategien und verschreibungspflichtige Medikament Ausgaben Effizienz. steigende Anforderungen an die Verwaltung von Gesundheitskosten treiben den Bedarf an optimierten und wertbasierten Plandesigns.
- Medikamentenformulierung Management
Die Formulierungsverwaltung erfordert die Verwaltung bevorzugter Listen von Medikamenten nach klinischer Wirksamkeit und Wirtschaftlichkeit. pbms verwenden Verhandlungs- und therapeutische Austauschtechniken, um Kosten für die Zahler zu minimieren. Die steigende Penetration von Spezialmedikamenten erhöht den strategischen Wert der Formulierungsoptimierung.
- Schadensverarbeitung und Schadensersatz
Dieser Bereich ist für die Echtzeit-Prüfung, Preisgestaltung und Verarbeitung von verschreibungspflichtigen Ansprüchen am Point of Sale verantwortlich. Automatisierung und fortschrittliche Analytik verbessern die Betrugserkennung und Verarbeitungsgenauigkeit. zunehmende verschreibungspflichtige Lautstärken und die Einführung digitaler Technologien führen zu System-Upgrades in diesem Bereich.
- Apothekendienstleistungen
Spezialleistungen für kostenintensive, komplexe Therapien für chronische und Waisenkrankheiten. Zu den angebotenen Dienstleistungen zählen die Patientenerziehung, die Compliance-Überwachung und das Kaltkettenmanagement. der Anstieg der biologen und personalisierten Medizin treibt den Umsatzanteil dieser Kategorie wesentlich an.
- Dienstleistungen der E-Mail-Bestellung
Post-Order-Services bieten eine kostengünstige Medikamentenverteilung für chronische Krankheiten. diese Dienstleistungen verbessern den Patientenkomfort und die gesamte langfristige Compliance. Dieser Vertriebskanal wird von den Arbeitgebern und den Zahlern für den optimierten Massenkauf gefördert.
- Überprüfung der Drogenauslastung
dieser Service überprüft die verschreibungspflichtige Angemessenheit, Dosisverifikation und mögliche Drogeninteraktionen. es hilft, die klinische Sicherheit zu gewährleisten und unnötige Verwendung zu verhindern. Regierungsverordnungen und Qualitätsverbesserungsprogramme fahren die Annahme dieses Dienstes.
- andere
Diese Kategorie umfasst Rabatt-Management, Krankheitsmanagement-Programme und Pharmazie-Netzwerk-Management. Diese unterstützenden Dienste verbessern die Gesamttransparenz und die klinische und finanzielle Leistungsfähigkeit. die Erhöhung der wertebasierten Pflegebereitschaft wird ihren strategischen Wert neu definieren.
nach Geschäftsmodell
- integrierte pbm
integrierte Pbms sind Teil einer breiteren Gesundheits- oder Versicherungsorganisation, die eine nahtlose Koordination von Nutzen und medizinischen Informationen ermöglicht. Dieser Ansatz verbessert das Kostenmanagement und die Koordination der Pflege. vertikale Konsolidierungsmuster erhöhen die Gesamtleistung dieses Marktes.
- Stäbchen
standalone pbms sind autonom und bieten flexible und maßgeschneiderte Leistungsprogramme. sie meist auf der Grundlage von Transparenz und Nischenfokus konkurrieren. die Notwendigkeit einer unabhängigen Überprüfung ist ein moderates Wachstum in diesem Markt.
- Gesundheitsplan im Besitz von Pbm
Gesundheitsplan-eigene Pbms sind im Besitz von Gesundheitsplänen, um die Pharmazie-Leistungs-Management im Haus zu bringen. Dieser Ansatz erhöht die Preisleistung und das Datenmanagement. Anschaffungen durch Gesundheitspläne erhöhen die Größe dieses Marktes.
- Einzelhändler pbm
Einzelhandels-Apotheken besitzen Pbms, um das Spende- und Leistungsmanagement zu koordinieren. dieser Ansatz verbessert die Verteilung und Retention. Das Wachstum im kaufmännischen Bereich erhöht den Wettbewerbsvorteil.
mehr über diesen Bericht erfahren, kostenlos herunterladen
durch Drogentyp
- Branding Drogen
branded Drogen sind hoch-margin, aber teure Rezepte. pbms verwenden Rabatt- und Formulierungsmanagement, um die Kosten zu kontrollieren. Die Patentlebens- und R&d-Pipelines sorgen für ihre anhaltende Marktfähigkeit.
- Generelle Medikamente
Generika sind kostengünstige Alternativen mit ähnlicher Wirksamkeit. sie verursachen eine erhebliche Reduzierung der verschreibungspflichtigen Kosten für die Zahler. Regierungsinitiativen und Patentleben sorgen für eine anhaltend hohe Nutzung.
- Spezialmedikamente
Spezialmedikamente tragen wegen ihrer hohen Kosten unverhältnismäßig zum Apothekenhaushalt bei. sie benötigen ausgereifte Distributions- und Supportdienste. die wachsende Prävalenz von chronischen und Autoimmunerkrankungen fördert das schnelle Wachstum des Segments.
- Biosimilars
Biosimilars sind billigere Alternativen zu biologen Medikamenten. ihre Nutzung steigt, da regulatorische und payer Anreize entstehen. sie bieten erhebliche langfristige kostensparende Möglichkeiten für pbms und payers.
von Endbenutzer
- Gesundheitspläne
kommerzielle Gesundheitspläne hängen weitgehend von pbms für die Verwaltung von verschreibungspflichtigen Nutzen und Preisen ab. wettbewerbsfähige Preise für Gesundheitspläne Brennstoffe intensive Verhandlungen über die Drogenpreise. Dieser Markt hat aufgrund einer umfangreichen privaten Versicherungsdeckung einen erheblichen Anteil.
- Selbstversicherte Arbeitgeber
große Arbeitgeber vertrag pbms von Drittanbietern, um die Vorteile der Pharmazie zu verwalten und die Kosten für die Gesundheitsversorgung der Mitarbeiter einzudämmen. steigende Nachfrage nach Preistransparenz und kundenspezifische Vorteile. Kosten-Containment Drücke führen pbm-Partnerschaften aus.
- Regierungsprogramme
Regierungsfinanzierte Gesundheitsprogramme nutzen pbms, um verschreibungspflichtige Vorteile und regulatorische Anforderungen zu verwalten. die Notwendigkeit von Generika und Rabattmaximierung. Reformen der Regierungspolitiken bilden operationelle Modelle.
- Geführte Pflegeorganisationen
mcos kombinieren pbm-Betriebe, um pharmazeutische und medizinische Vorteile Strategien zu synchronisieren. Bevölkerungs-Gesundheitsmanagement-Strategien verbessern Rezept-Leistungsmanagement. Die zunehmende Einschreibung in Managed Care-Organisationen fördert stetiges Wachstum.
- Gewerkschaften
Arbeitsgewerkschaften vertrag pbms zu verwalten verschreibungspflichtige Vorteile für Gewerkschaftsmitglieder. Kostenvorhersage und Preisverhandlungen sind der Schlüssel. Dieser Markt hält zwar eine geringere Größe für eine stabile Nachfrage.
regionale Erkenntnisse
Nord-Amerika, bestehend aus den vereinten Staaten, Kanada und mexico, ist die fortschrittlichste regionale Landschaft. die vereinigten Zustände führen als tier 1 Spieler mit großflächigen und vertikal integrierten Operationen, während canada eine geregelte Rückzahlungsumgebung darstellt. mexico symbolisiert einen aufstrebenden Tier-2-Markt mit wachsendem privaten Versicherungsverlobung. europe besteht aus tier 1 Ländern wie Deutschland, dem vereinten Königreich und France, mit organisierten Rückerstattungsstrukturen und Regierungspreisregelung. Spain und Italy symbolisieren robuste tier 2 Mitwirkende, während der Rest von Europa zeigt einen allmählichen Übergang zu verwalteten Pflege- und generischen Kostenstrukturen.
die asia pacific region umfasst tier 1 staaten wie japan und australien, mit gut organisierten gesundheitssysteme, zusammen mit anderen tier 2 staaten wie china und india, die schnell wachsen. Südkorea und neue Zealand symbolisieren eine stabile Versicherungsdurchdringung, während der Rest von asia pacific auftauchende Outsourcing-Möglichkeiten zeigt.
Süd-Amerika, angetrieben von brazil und argentina, ist eine Entwicklung Tier 2 Markt mit wachsenden privaten Gesundheits-Einschreibung und Kosten-Containment-Maßnahmen. der Rest von Süd-Amerika ist ein Markt mit allmählicher pbm Annahme durch makroökonomische Stabilität und Gesundheitsfinanzierung Reforminitiativen. mid east & africa ist ein tier 1 gulf region market mit gesundheitstransformationsinitiativen in saudi arabia und uae. South africa ist ein strukturierter Markt der Kategorie 2 und der Rest der mittleren Ost- und Afrikas ist ein inkrementeller Markt.
mehr über diesen Bericht erfahren, kostenlos herunterladen
aktuelle Entwicklungsnachrichten
- Januar 2026, judi Gesundheit ergab, dass sein pbm Angebot, Kapital rx, hat den Meilenstein von mehr als fünf Millionen Leben im Vertrag aufgrund der hohen Nachfrage von großen Arbeitgebern, Gewerkschaften und Gesundheitssystemen gebrochen. die Pressemitteilung betont weiterhin Wachstum in transparenten und technologie-fähigen pbm-Lösungen.
- im Januar 2026, empirx health kündigte sein neues Medikamentenoptimierungsmodell (mo) an, das pbm-Dienste von volumenbasierten und rebategetriebenen Modellen zu einem klinisch angetriebenen Modell der Therapieoptimierung bewegt. das neue Modell zielt darauf ab, bessere Patientenergebnisse und geringere Drogenkosten für Plansponsoren bereitzustellen.
Bericht Metriken | Details |
Marktgrößenwert 2025 | usd 520.00 Milliarden |
Marktgrößenwert 2026 | 545.00 Milliarden |
Umsatzprognose 2033 | wird 780.00 Milliarden |
Wachstumsrate | cagr von 5,30% von 2026 bis 2033 |
Basisjahr | 2025 |
historische Daten | 2021 – 2024 |
Vorausschätzungszeitraum | 2026 – 2033 |
Berichterstattung | Umsatzprognose, Wettbewerbslandschaft, Wachstumsfaktoren und Trends |
Regionaler Geltungsbereich | Nord-Amerika; europe; asia pacific; latin america; mittelost & africa |
Länderumfang | vereinigte Staaten; canada; mexico; vereinigtes Königreich; germany; france; italy; spain; denmark; sweden; norway; china; japan; india; australia; Südkorea; thailand; brazil; argentina; Südafrika; saudi arabia; vereinigt arab emirates |
Schlüsselunternehmen Profil | cvs Gesundheit, express Scripts, optumrx, humana pharmacy lösungen, prime therapeutika, medimpact gesundheit, cigna, magellangesundheit, aetna, anthem, welldynerx, navitus gesundheitslösungen, performrx, envisionrxoptions und ingeniorx |
Anpassungsbereich | freier Bericht Anpassung (Land, Region & Segment Bereich). nutzen Sie kundenspezifische Kaufoptionen, um Ihren genauen Forschungsanforderungen gerecht zu werden. |
Berichtsegmentierung | durch Service-Typ (Apotheken-Leistungsplan-Design, Arzneimittel-Formular-Management, Ansprüche Verarbeitung & Adjudication, Spezial-Apotheke-Dienste, Post-Order-Apotheke-Dienste, Drogen-Review, andere), durch Geschäftsmodell (integrierte pbm, Standalone pbm, Gesundheitsplan-besitzer pbm, Einzelhändler-besitzer pbm), durch Drogentyp (versicherte Drogen-Unternehmen, generische Drogen, generische Drogen-Organisationene) |
Schlüssel Pharmazie Nutzen Management Unternehmen Einblicke
cvs health ist der weltweit führende Pharmazie-Verwalter, mit seinem Caremark pbm-Geschäft vollständig in einem Einzelhandels-Apotheke- und Versicherungsunternehmen integriert. das vertikal integrierte Geschäftsmodell der cvs-Gesundheit ermöglicht es, die Kosten durch Formeln, Rabatte und hochvolumige Post-Bestell-Programme umfassend zu verwalten, mit direktem Zugriff auf Patientenausgabe und Pflegeinformationen. die Größe und Analysefähigkeit des Unternehmens ermöglicht es, Spezialpharmaka effektiv zu verwalten und gleichzeitig die steigenden Kosten für Rezepte für die Zahler zu mindern. die Investitionen des Unternehmens in Technologie- und Compliance-Programme haben weitere optimierte Service-Liefer-Effizienz, wodurch cvs Gesundheit ein essentielles Zwischenprodukt in der Pharmazie Nutzen-Management für große kommerzielle und Regierungsprogramme.
Schlüssel pharmacy profit management companies:
- cvs Gesundheit
- exprimierende Skripte
- Opumrx
- humana Pharmazie Lösungen
- Haupttherapeutika
- medimpact gesundheit
- Chlor
- Magellangesundheit
- Aetna
- Anthem
- In den Warenkorb
- navitus Gesundheitslösungen
- In den Warenkorb
- envisionrxoptions
- Ingeniorx
Globale Apotheke Nutzen Management Markt Bericht Segmentierung
nach Servicetyp
- Pharmazie Nutzen Plan Design
- Medikamentenformulierung Management
- Schadensverarbeitung und Schadensersatz
- Apothekendienstleistungen
- Dienstleistungen der E-Mail-Bestellung
- Überprüfung der Drogenauslastung
- andere
nach Geschäftsmodell
- integrierte pbm
- Stäbchen
- Gesundheitsplan – im Besitz von Pbm
- Einzelhändler pbm
durch Drogentyp
- Branding Drogen
- Generelle Medikamente
- Spezialmedikamente
- Biosimilars
von Endbenutzer
- Gesundheitspläne
- Selbstversicherte Arbeitgeber
- Regierungsprogramme
- Geführte Pflegeorganisationen
- Gewerkschaften
Regionalaussichten
- Nordamerika
- vereinigte Staaten
- Canada
- Mexiko
- europe
- Deutschland
- vereinigtes Königreich
- Franken
- Spaten
- Italy
- Rest von europe
- Asia pazifisch
- Japan
- China
- australia & neue zealand
- Südkorea
- indien
- rest von asia pacific
- Südamerika
- Brasilien
- Argentinien
- Rest von Süd-Amerika
- Mittelost & Afrika
- Saudi arabien
- vereinigte arabische Emirate
- Südafrika
- Rest des mittleren Ostens & Afrika
Häufig gestellte Fragen
Finden Sie schnelle Antworten auf die häufigsten Fragen.
die ungefähre pharmazie-nutzen-management-marktgröße für den markt wird im jahr 2033 auf 780.00 milliarden verwertet.
schlüsselsegmente für den pharmazie-leistungs-management-markt nach service-typ (apotheken-nutzplan-design, arzneimittel-formel-management, ansprüche verarbeitung & adjudication, spezial-apotheke-dienste, post-ordner-apotheke-dienste, drogen-auslastung, andere), nach geschäftsmodell (integrierte pbm, standalone pbm, gesundheitsplan–besitzende unternehmen, einzelunternehmen, einzelunternehmen, einzelneim, einzelneim).
die wichtigsten pharmazie-leistungs-management-marktspieler sind cvs gesundheit, express-skripte, optumrx, humana pharmacy-lösungen, prime-therapie.
die nord-amerika-region führt den pharmazie-leistungs-management-markt.
der preis des apotheken-leistungs-management-marktes beträgt 5,30%.
- cvs Gesundheit
- exprimierende Skripte
- Opumrx
- humana Pharmazie Lösungen
- Haupttherapeutika
- medimpact gesundheit
- Chlor
- Magellangesundheit
- Aetna
- Anthem
- In den Warenkorb
- navitus Gesundheitslösungen
- In den Warenkorb
- envisionrxoptions
- Ingeniorx
Zuletzt veröffentlichte Berichte
-
Apr 2026
Markt für AI in Diabetische Retinopathie
ai in diabetic retinopathy market size, share & analysis report by type (screening ai systems, diagnostische ai-systeme und prognostizierende ai-modelle), durch anwendungssegment (krankenhäuser, augenheilkliniken, diagnostische zentren und forschung und entwicklung), und geographie (nordamerika, europa, asien-pazifik, mittelost und afrika, süd- und zentralamerika), 2021
-
Apr 2026
Markt für Psychologische Tests
psychometrische tests marktgröße, aktien- und analysebericht nach typ (persönlichkeitstests, eignungstests, fähigkeiten/wissenstests und andere), durch anwendung (talent akquisition und talent management), und geographie (north america, europe, asia-pacific, middle east and africa, south and central america), 2021 – 2031
-
Apr 2026
Markt für Seltene biologische Sammlung
seltene biologische probensammlung marktgröße, aktien- und analysebericht nach typ (isolationskits & reagenz, blutentnahmeröhren u.a.), durch anwendung (onkologie, transkriptomik, pharmakogenomics u.a.) und geographie (nordamerika, europa, asien-pazifik, mittelosten und afrika, süd- und zentralamerika), 2021 – 2031
-
Apr 2026
Markt für Anhänger für den Aufzug
patientenlift-anhängermarkt nach produkttyp (verdrahtete anhänger, kabellos, programmierbar), nach betriebsart (manuell, elektrisch), durch endbenutzer (gesundheitsprofis, patienten), durch anwendung (krankenhäuser, heimpflege, rehabilitationszentren, andere), durch industrieanalyse, größe, anteil, wachstum, trends und prognosen 2021-2033
Unsere Kunden
.jpg)









